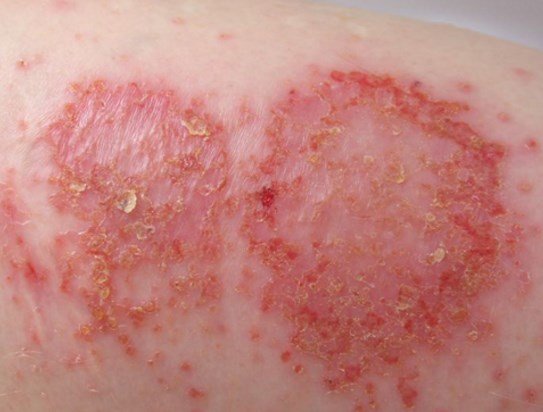
Экзема – обобщенное понятие кожных заболеваний, которые проявляются покраснением, экссудацией, образованием папул и корочек. Высыпания склонны к распространению, уплотнению и нарушению пигментации. В медицине используется термин «атопический дерматит».
Слово «экзема» произошло от греческого ekzein, что означает «вскипятить», ek – «из», zein – «кипятить».
Некоторые сведения о заболевании:
- Экзема по статистике поражает 10% населения земного шара и составляет 40% от всех кожных заболеваний.
- Люди, живущие в городах и местностях с сухим климатом более подвержены развитию патологии.
- Экзема кожи одинаково поражает мужское и женское население.
- Болезнь, вероятно, связана с условиями, негативно влияющими на барьерную функцию кожи (в том числе с генетическими факторами, недостатком питательных веществ, бактериальной инфекцией и сухостью кожи).
- Стресс не оказывает прямого воздействия на кожу, но ухудшает состояние.
- Существуют продукты (например, орехи, молоко), которые могут вызвать обострение.
- Экзему могут провоцировать условия окружающей среды, пыль, дым, пыльца.
- Целью лечения является устранение кожных высыпаний и облегчение состояния.
- Не существует лабораторных анализов, которые могли бы использоваться для диагностики.
Что такое экзема?
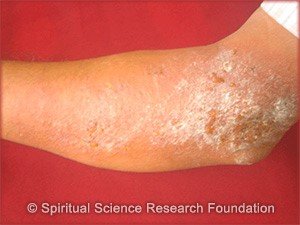
Это хроническая патология, которая начинается на первом году жизни и продолжается до подросткового возраста. Некоторые люди болеют атопическим дерматитом всю жизнь.
Слово «атопический» можно найти в справочнике иммунных заболеваний. Болезнь опосредовано относится к этой группе заболеваний, наряду с астмой и сенной лихорадкой, так как выявлена наследственная предрасположенность. «Дерматит» — означает воспаление кожи.
В отличие от псориаза, экзема часто появляется на суставных сгибах, а после лечения возникает обесцвечивание (депигментация).
Виды
Из многих типов болезни, наиболее распространен – атопический дерматит. Кроме этого, встречаются следующие виды:
- Аллергическая контактная экзема (дерматиты) – кожная реакция на контактирующее вещество, реакция иммунной системы на внешний раздражитель. Контактная экзема – местная реакция, непосредственное действие вещества на кожу. Разновидность этого типа – фототоксический дерматит;
- Дисгидроз (Dyshidriotic), сухая экзема – волдыри на ладонях и подошвах ног, появляется вследствие раздражения. Сопровождается сильным зудом ночью. Обычно появляется на руках в жаркую погоду;
- Дискоидная (Nummular) – кольцевидные участки красной кожи, характеризуется появлением корок, распространением и зудом. Появляется на ногах, обостряется в зимнее время;
- Себорейная – масляные пятна на волосистой области. Могут появляться на линии роста волос. У новорожденных это густая, желтоватая сыпь, состояние связано с недостатком биотина, хорошо поддается лечению;
- Застойный дерматит – покраснение на ногах, связано с проблемами кровообращения. Особенно подвержены этой патологии люди после 50 лет. На ногах появляется разлитое покраснение, местами темные пятна, и зуд. Развитие приводит к появлению язв на ногах;
- Ксеротическая — сухость кожи становится настолько серьезной, что переходит в экзему. Особенно состояние ухудшается в зимнюю погоду, чаще возникает на ногах и на руках. Кожа становится похожей на потрескавшееся русло реки и зудящая. Этот вид очень распространен среди пожилых людей;
- Нейродермит – появляется в результате простого трения и царапания. Обычно локализована, характеризуется утолщением, пигментацией и зудом. Поддается лечению противовоспалительными средствами и модификацией образа жизни;
- Аутоаллергический – экзематозная реакция на инфекцию, грибки, бактерии и вирусы. Всегда появляется вдали от очага микробного заражения. Лечится посредством санации микробных очагов;
Причины экземы
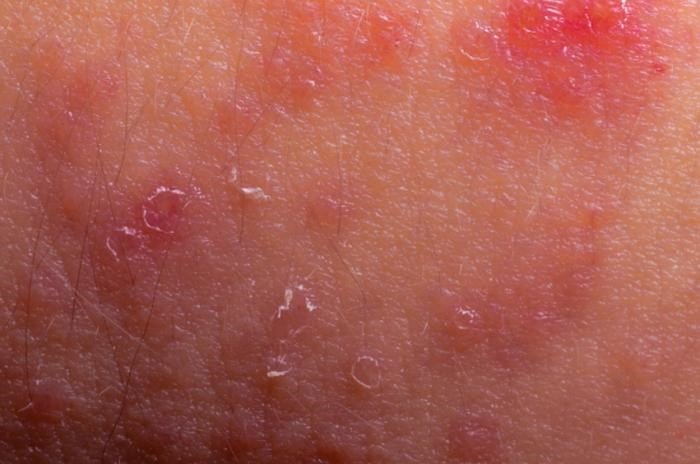 Точные причины экземы неизвестны. Считается, что болезнь развивается вследствие сочетания наследственных и внешних, токсических факторов. У детей шансы заболеть повышены, если родители болели дерматитом. По статистике половина болевших детей в дальнейшем страдали другими атопическими заболеваниями.
Точные причины экземы неизвестны. Считается, что болезнь развивается вследствие сочетания наследственных и внешних, токсических факторов. У детей шансы заболеть повышены, если родители болели дерматитом. По статистике половина болевших детей в дальнейшем страдали другими атопическими заболеваниями.
Факторы внешней среды, способствующие патологии, следующие:
- Раздражающие кожу средства: моющие составы, шампуни, дезинфицирующие вещества, соки свежих фруктов, мяса или овощей.
- Аллергены: пыль, домашние питомцы, плесень, перхоть
- Микробы: бактерии, такие как золотистый стафилококк, вирусы, грибки поределенного типа.
- Влияние жары и холода: жаркая погода, высокая или низкая влажность, поливость при физических упражнениях.
- Стресс: не является причиой экземы, но ухудшает течение.
- Гормональные: у женщин появляется обострение, когда уровень гормонов колеблется, например, во время беременности, в определенные моменты менструального цикла.
Стадии экземы
Успешное лечение зависит от стадии. Различают следующие стадии:
- Острая – начальная стадия, характеризуется волдырями, покраснением, зудом. Облегчение, кроме местного лечения, приносят влажные, холодные компрессы.
- Подострая – переходная стадия между острой и хронической. Высыпания распространяется и приобретает новые свойства: шелушение, трещины, жжение. В этой стадии используют увлажняющие средства.
- Хроническая – высыпания существуют много лет. Нет конкретной границы перехода в последующую стадию. Хроническое течение отличается уплотнением или лихенизацией кожи, трещинами, экскориацией, интенсивным зудом. Актуальны стероиды и увлажняющие процедуры.
Мокнущая экзема
Мокнущая (микробная)экзема – вторичное инфицирование волдырей в результате расчесов. Клиническая картина состоит из заполненных гноем элементов, которые сочятся, «плачут». Имеет вид поверхностной пиодермии. Высыпания различной формы, резко ограниченные, покрытые корочками, которые вскрываются. Мокнущая экзема чаще встречается у детей.
Из волдырей выделяется гной, как правило, золотистого цвета. Затем он высыхает и превращается в твердые чешуйки на поверхности кожи. Наиболее частая локализация – поверхность голени, спины, рук, лица, волосистой части головы. Сопровождается выраженной гиперемией, герпесом и лихорадкой.
Микробная экзема может переходить в гангренозную. Часто появляется после перенесенной ангины, гриппа, острых кишечных расстройств. Лечение антибиотиками. Холодные компрессы и влажные салфетки облегчают состояние. Важно не допускать расчесывания высыпаний.
Последние медицинские новости: о дерматите
Новая мышка. Разработана специальная модель компьютерной мышки, которая препятствует появлению атопического дерматита.
Зависимость экземы от приема антибиотиков у детей. Использование антибиотиков увеличивает риск заболевания в младшем возрасте на 40%.
Определен ключевой клеточный белок, связанный с экземой. Исследователи la Jolla Института аллергологии и иммунологии выявили вещество, которое играет основную роль в клеточных реакциях, приводящих к дерматиту.
Симптомы экземы
Аллергический дерматит у детей обычно проявляется сухими, чешуйчатыми участками, возникающими на коже. Эти наслоения часто являются источником сильного зуда. Симптомы экземы широко варьируют в зависимости от возраста человека и условий жизни.
У большинства болезнь развивается в возрасте до пяти лет, у половины из них симптомы остались на всю жизнь, хотя они отличаются от тех, которые были в раннем возрасте. У взрослых существуют периоды разгара или обострения, затем следует затихание или очищение.
Признаки экземы у младенцев:
- Высыпания обычно появляются на коже головы и щек;
- Перед экссудацией появляются пузыри;
- Сыпь вызывает сильный зуд, который мешает спать. Постоянное чесание и расчесы приводят к инфицированию.
У детей от двух лет до половой зрелости:
- Высыпания, как обычно, на локтевых и коленных складках;
- Кроме того, на шее, запястьях, лодыжке, в складках ягодиц и ног.
Со временем симптомы претерпевают изменения:
- Присоединяются изменения периферических нервов – ощущения ползания мурашек по телу;
- Сыпь меняет цвета – может посветлеть или потемнеть;
- Появляются участки уплотнения (известны как лихенизация), затем появляются узелки и постоянный зуд.
У взрослых:
- Характерно наличие высыпаний в локтевых, коленных складках ног или затылка;
- Экзема распространяется на все тело;
- Особенно заметна сыпь на шее, лице, вокруг глаз;
- Вызывает пересушивание кожи;
- Сопровождается постоянным зудом;
- Сыпь более чешуйчатая, чем у детей;
- Часто приводит к кожным инфекциям.
У взрослых, переболевших атопическим дерматитом в детстве, все еще сохраняется сухость, раздражение кожи, экзема рук и глаз. Обострение болезни зависит от повреждения кожи и присоединение инфекции через ссадины. Царапины, трение раздражают кожу и увеличивают риск воспаления.
Признаки, указывающие на атопический дерматит:
- Атопическкая складка – дополнительная кожная складка, которая появляется под глазом;
- Хейлит – воспаление вокруг губ;
- Гиперлинейность ладоней – увеличение количества кожных складок на руках;
- Гиперпигментация век – потемнение вокруг глаз, связано с воспалением;
- Ихтиоз – образование сухих, прямоугольные чешуйки;
- Фолликулярный кератоз – маленькие, затвердевшие бугорки, как правили, на лице, плечах и бедрах;
- Лихенификация – толстая кожа, образуется в результате постоянного расчесывания и растирания;
- Папулы – маленькие приподнятые пятнышки, которые могут повредиться при расчесах, а затем затвердеть и инфицироваться;
- Крапивница – похожа на укусы пчел (красные, приподнятые над кожей шишечки), они образуются под действием аллергена, в идее внезапной реакции или после тренировок либо горячей ванны.
Обследования и диагностика
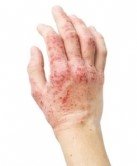 Не существует ни одного лабораторного анализа для постановки диагноза. Врачу потребуется время, чтобы понаблюдать за пациентами, увидеть развитие симптоматики и стадии экземы. Потому что у взрослых людей признаки изменяются с возрастом и обстоятельствами.
Не существует ни одного лабораторного анализа для постановки диагноза. Врачу потребуется время, чтобы понаблюдать за пациентами, увидеть развитие симптоматики и стадии экземы. Потому что у взрослых людей признаки изменяются с возрастом и обстоятельствами.
Диагноз основывается на анамнестических данных. Учитываются сопутствующие заболевания, контакт с раздражающими веществами либо продуктами, связанными с обострениями, расстройство сна, безрезультатное лечение каких-либо кожных симптомов, использование стероидов и других лекарств.
Доктору может понадобиться консультация аллерголога или инфекциониста для дальнейшей тактики лечения. Также проводятся тесты, выявляющие аллерген, который стал причиной раздражения:
- Тестирование (тест Патч): вещество помещают на поверхность в виде пластыря, чтобы проверить его аллергическое действие. Через 24 часа вещество удаляется. Если кожа под пластырем покраснела и отекла, то тест считается положительным и предполагает наличие аллергии на данное средство.
- Инъекционный метод: вводится небольшое количество аллергена. Это относится к веществам, которые проникают в организм не через кожу, при вдыхании (например, пыльца).
- Пищевые аллергены: проверяют методом исключения подозреваемых продуктов из рациона.
Иногда диагностика требует проведения биопсии, которая предполагает удаления небольшого кусочка кожи для последующей микроскопии в лабораторных условиях.
Новое в диагностике
Все чаще делают анализы крови для определения пищевой аллергии, но они не относятся к объективным диагностическим данным. Можно тестировать кровь на содержание антител и определенных типов клеток. В крови определяется повышенный уровень Ig E и эозинофилия. Высокие уровни антител в крови означают аллергию к этому веществу. Аллергические заболевания – стремительно растущая проблема здравоохранения. Точный аллерго-тест, это ценный инструмент для диагностики, лечения и прогнозирования течения болезни.
Как лечить экзему?
Не существует специфической лечебной тактики. Медицинские мероприятия заключаются в купировании обострения и предотвращения рецидивов. Медики составляют план лечения, учитывая возраст пациента, симптомы и состояние здоровья на данный момент. У небольшого числа пациентов болезнь со временем уходит, у остальных она остается пожизненно.
Мероприятия, которые облегчают симптомы и служат профилактикой:
- Регулярно принимать теплые ванны.
- После купания принять прохладный душ в течение 3 минут (фиксация эффекта).
- Каждый день кожу необходимо увлажнять.
- Носить одежду из натуральных, мягких тканей, избегать грубых, колючих волокон и тесной, облегающей одежды.
- Использование мягкого мыла или купаться без мыла, использовать мягкое моющее средства. Применять воздушную сушку или легкое похлопывание кожи сухим полотенцем, избегать трения кожи после купания. Не участвовать в мероприятиях, которые приводят в повышенному потоотделению (по возможности);
- Не использовать вещества, вызывающие экзему.
- В сухую или холодную погоду пользоваться увлажнителями.
- Соблюдать правила гигиены и подстригать ногти, чтобы не поцарапать кожу.
Медикаментозные средства для лечения:
- Широко используется мазь от экземы и кортикостероидные кремы. Они относятся к противовоспалительным препаратам и облегчают проявления воспаления и зуда;
- Если местное лечение неэффективно, вводят системные кортикостероиды. Их принимают в виде вливаний либо назначают внутрь. Эти препараты могут использоваться только кратковременно;
- Антибиотики;
- Средства для лечения грибковых и вирусных инфекций;
- Антигистаминные препараты, они купируют зуд, обладают снотворным действием, тем самым предотвращая расчесыванию кожи во время сна;
- Используются ингибиторы кальцинервина (препарат подавляет активность иммунной системы) уменьшает воспаление, препятствует рецидивам;
- Увлажнители – сокращают потерю воды, хорошо восстанавливают кожные покровы;
- Фототерапия – назначается для лечения начальной стадии и легких форм дерматита. Это воздействие ультрафиолетовых А и В волн.
Даже при условии, что экзема не излечима, нужно составить план лечения для каждого конкретного случая. После стихания процесса, следует делать все, чтобы не вызвать обострения снова.
Пробиотики и атопический дерматит
Пробиотики (полезные бактерии) усиливают иммунитет и борются с желудочно-кишечными заболеваниями, которые повышают сенсибилизацию к аллергенам.
Сегодня разработаны обоснованные рекомендации по использованию пробиотиков для профилактики уменьшения риска аллергии у детей, это позволяет предположить, что они помогают предотвратить экзему. В частности рекомендуются для применения следующим группам:
- Беременным женщинам с высоким риском аллергической реакции у ребенка;
- Кормящим женщинам с повышенной вероятность аллергии;
- Младенцам с угрозой развития аллергии.
Систематический анализ доказывает, что пробиотики снижают риск экземы у детей на 29%, если женщины пользуются препаратом в течение последнего триместра беременности. Применение препарата во время грудного вскармливания уменьшает риск у детей на 43%, а прием непосредственно новорожденными, снижают риск развития на 20%.
Последние новости в лечении
Изучено влияние нервных импульсов на возникновение зуда и воспаления. Блокада нервных узлов устраняет эти симптомы. К тому же, найден новый ген, связанный с чувством зуда. Наука стоит на пороге развития новых методов лечения экземы.