Локальное растяжение и выпячивание перегородки в полость одного из предсердий относится к малым аномалиям, рассматриваемых как небольшое отклонение от нормы по коду МКБ-10. Нарушения в структуре соединительной ткани, дефицит эластина приводят к истончению волокон в определенных местах, где на дефектном участке образуется аневризма межпредсердной перегородки (МПП).
У новорожденных появление обусловлено аномалиями внутриутробного развития в период формирования сердечно-сосудистой системы. Если у здорового малыша после рождения отверстие в мембране, разделяющей предсердья, затягивается, у грудничка с патологией под давлением циркулирующей крови стенки сосудов чрезмерно растягиваются и выбухают.
Патология классифицируется по месторасположению и форме. Истонченный участок может находиться в любой зоне: вверху, внизу, посередине. Растянутые стенки выпячиваются в виде буквы S, прогибаются слева направо, в обратном порядке и по виду напоминают мешок. В редких случаях встречается полное отсутствие перегородки. При отсутствии сопутствующих проблем мешковидное образование не приводит к развитию патологического тока крови, сбоям в работе сердечной мышцы.
Симптомы у ребенка
При малых поражениях участков ткани (10-15 мм) на физике никаких признаков не отмечается. У грудничков заметен только синюшный цвет кожи. В более сложных случаях классические признаки заболевания проявляются к 3 годам. В первую очередь это сказывается на физиологическом развитии — отставании в росте, весе. Малыши страдают от вирусных инфекций, быстро устают. С взрослением симптоматика становится более выраженной. Беспокоят:
- аритмия;
- одышка;
- тяжесть в груди.
Диагноз ставится в роддоме после планового обследования по показаниям кардиограммы. Для подтверждения первичного заключения проводится дифференциальная допплеровская диагностика. Случалось, что у дошкольников выпячивание появлялось уже после закрытия отверстия. Хаотичное зарастание окна происходит в 4%.
Аневризма МПП со сбросом
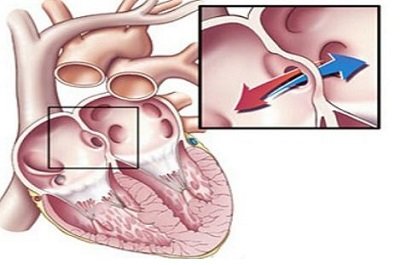
При каждом систолическом сокращении сердца кровь из левого желудочка частично приникает в правый и основательно его нагружает. По этой причине образуется гипертрофия правого предсердья, а затем желудочка, сопровождающаяся признаками легочной гипертензии.
Осложнения
Объемная выпуклость особенно опасна для взрослых. При натяжении дефектная зона увеличивается и может лопнуть. Разрыв не заканчивается трагическим исходом. Гемодинамических расстройств, связанных с циркуляцией крови, клинических проявлений не наблюдалось. Признаки разрыва МПП размытые:
- непреходящий дискомфорт в области сердца;
- одышка и слабость;
- сбои сердечного ритма.
Это случается крайне редко. У детей заболевание прогрессирует не так быстро, как у взрослых, однако объем крови, проникающий в правый круг, может возрасти в несколько раз. При плохом кровотоке и отягчающей пневмонии возможет трагический исход. В 10% случае есть вероятность появление ревматизма, вторичной пневмонии.
Признаки аномалии у взрослых
Если это врожденная аномалия, до определенного времени симптоматика может не давать о себе знать. Патология обычно выявляется ближе к 30 годам. Механизм ее формирования в процессе жизни полностью не выяснен. У женщин в период вынашивания ребенка часто искривление МПП обнаруживается случайно. В основном она развивается из-за высоко АД, когда при давлении на стенки сосуды деформируются и растягиваются. Среди причин названы:
- инфекции;
- воспаления;
- дегенеративные поражения сосудов.
В классическом случае появление тревожных симптомов обусловлено нагрузкой на сердце из-за увеличения правого желудочка. Больной жалуется:
- на головокружение;
- слабость;
- сильную одышку;
- отеки на ногах;
- цианоз (синюшность) на губах пальцах, возникающую из-за спазмов капилляров;
- бронхо-легочные заболевания.
Причины
Хотя заболевание распространено, серьезных исследования по выявлению провоцирующих факторов не проводилось. Проблемы у детей рассматриваются сквозь призму наследственности на фоне дисплазий соединительной ткани – избытке или дефиците тканых волокон. Один из аспектов – инфекции у беременной.
С возрастом у взрослых повышаются шансы приобрести патологию. Установлено, что развитию способствуют:
- артериальная гипертония;
- высокая физическая активность;
- вовремя не диагностированный микроинфаркт.
- хронические заболевания органов дыхания;
- высокая проницаемость сосудов при атеросклерозе;
- пагубное пристрастие к сигаретам и алкоголю:
- сифилис, бактериальный эндокардит.
Заболеванием чаще страдают те, если у кого-то из родственников возникали подобные проблемы и диагностировался синдром Марфана.
В группу риска попадают спортсмены, любители экстрима, бойцы спецподразделений, получившие травму. Патология может дать о себе знать спустя 20 лет. В отличие от мужчин, женщины страдают реже.
Еще одна причина — инфаркт. Из-за недостаточного кровообращения появляется большой участок некроза с последующим образованием рубца. Твердые ткани не могут сокращаться, под напором давления растягиваются и выпячиваются в противоположную от камеры сторону. По этой причине повышается риск возникновения одной из формы аневризмы:
- Острая развивается по классическому сценарию — спустя 15 дней после критического состояния. Процесс начинается с повышения температуры, лейкоцитоза.
- Подострая – через месяц после инфаркта миокарда. Искривление межпредсердной перегородки возникает из-за формирующихся рубцов в местах поражения. Сначала появляется одышка, затем аритмия.
- Хроническая возникает на 7 неделе. Симптоматика схожа с признаками сердечной недостаточности.
Методы диагностики
 При любых тревожных состояниях нужно незамедлительно обращаться за врачебной помощью. На основании данных диагностики кардиолог назначит адекватную терапию. Первичный осмотр состоит в пальпации грудной клетки, хотя в остром состоянии невооруженным глазом заметен пульсирующий участок.
При любых тревожных состояниях нужно незамедлительно обращаться за врачебной помощью. На основании данных диагностики кардиолог назначит адекватную терапию. Первичный осмотр состоит в пальпации грудной клетки, хотя в остром состоянии невооруженным глазом заметен пульсирующий участок.
Проводят исследование на глубине вздоха. Перкуторно — методом выстукивания определяют расширение границ, появившееся по причине гипертрофии сосудов. Из-за спазмирования легочной артерии в сердце слышен шум, присутствует мерцательная аритмия. Застойные явления в легких провоцируют хрипы. Анализ крови показывает воспалительный процесс.
- КТ позволяет исследовать стенозы коронарных артерий, выявить атеросклеротические бляшки и зоны формирования аневризмы.
- С помощью УЗИ (ЭхоКГ), ЯМР оценивается состояние сердечных клапанов, частота сокращений мышцы, скорость кровотока, толщина стенок желудочков и перегородки.
Лечение аневризмы межпредсердной перегородки
Дети и взрослые пациенты с такими нарушениями находятся на учете у кардиолога, периодически обследуются. Хотя при МПП работа сердечной мышцы не нарушается, врач назначает поддерживающую терапию:
- для стабилизации давления;
- для улучшения обмена веществ в миокарде и лечения аритмии.
- аспирин или любой антиагрегант для разжижения крови.
В каждом случае вопрос решается индивидуально. Имеют значение скорость развития патологии, размер дефектного участка, расположение. Если болезнь прогрессирует медленно, целесообразно оставить все как есть. На качестве жизни это не отразится. Размеренный образ с дозированной физической активностью позволяет себя чувствовать нормально. Раз в полгода проводится томография.
Основная опасность болезни состоит в образовании тромба в мешкообразной полости. В любой момент он может оторваться и стать причиной инфаркта. Несмотря на то, что причастность аневризмы полностью не доказана, несомненно, риск возрастает.
Когда показана операция
Даже при разрывах, относительно повлиявших на сократительную способность мышцы, кардиолог занимает выжидательную тактику. Хирургическая коррекция проводится в случае, если есть перспектива развития легочной гипертензии или мешок давит на соседние органы. Пациенту предлагается:
— Открытая или закрытая резекция с использованием аппарата искусственного кровотока, уплотнение погружных швов полимерными тканями.
— Радикальная операция с полным удалением мешка вместе с некротическими тканями.
— При небольшой площади поражения актуально ушивание стенок с наложением шелковых швов. Однако присутствие пристеночных тромбов порой исключает такую возможность — тромб может оторваться и привести к развитию эмболии.
— Проводится пластика дефектного участка. В межпредсердную перегородку пришивается синтетический лоскут или часть здорового сосуда пациента.
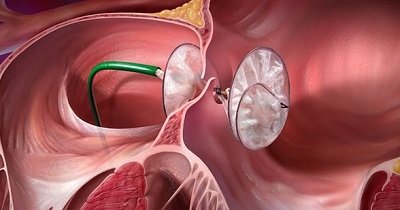
— В крупных кардиоцентрах предлагается катетеризация. Смысл процедуры заключается в ведении катетера через пах к перегородке. Из трубки выталкивается миниатюрный зонт и крепится на пораженных тканях. После извлечения катетера он оставляется внутри. За полгода сверху нарастает здоровая ткань. Процессы управляются с помощью эхокардиографии. В отличие от операции процедура переносится лучше.
Народные средства
Кроме классических методов лечения предлагаются народные рецепты. Растительные компоненты придают сосудам эластичности.
- Ложка дробленых ягод боярышника настаивается в стакане кипятка пару часов, пьется по треть стакана до 4 раз.
- Тысячелистник – 1 ч. л. на стакан кипятка, готовится аналогично.
- С одышкой поможет справиться калина с медом.
Полезен настой из шиповника, валерианы, корней аира, боярышника. Сухие ингредиенты пропускаются через кофемолку. Берется по 1 ч.л. трав , завариваются 2 ст. воды. Концентрированный настой разводится в пропорции: 1 ч. л. на 250 мл жидкости. Состав пьется до еды. Спустя неделю доза концентрата увеличивается до 2 ст.л. Отвар пьется до года. Не исключено появление неприятных симптомов: вздутия живота, неприятного привкуса, учащение сердцебиения. После появления этих признаков рекомендуется 5-дневный перерыв. После паузы лечение начинается с приема 1 ч. л.
Специальных профилактических мер не имеется. Больным противопоказана физическая активность. Чтобы минимизировать шансы появления заболевания, важно избавиться от нездоровых привычек, не игнорировать подозрительные симптомы, вовремя обращаться к кардиологу.